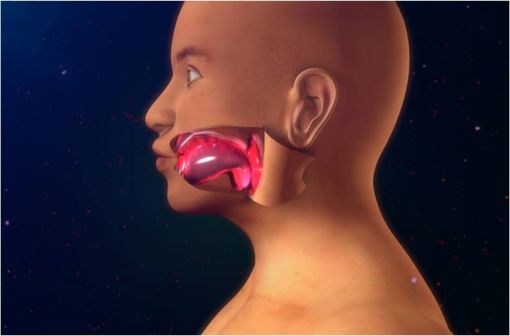
En cas d'angiœdème de la face, la localisation laryngée est à haut risque d'asphyxie (illustration).
Dans un point d'information en date du 12 novembre 2019, l'ANSM (Agence nationale du médicament et des produits de santé) alerte les professionnels de santé sur le risque d'angiœdème bradykinique d'origine médicamenteuse, associé à plusieurs classes médicamenteuses.
Médicaments à risque d'angiœdème bradykinique : IEC, sartans et gliptines
Ce point d'information de l'ANSM fait suite au signalement de cas d'angiœdème bradykinique survenus chez des patients traités par les classes de médicaments suivants (cf. Tableau I) :
- les inhibiteurs de l'enzyme de conversion (IEC) (cf. VIDAL Recos "Hypertension artérielle" et "Insuffisance cardiaque chronique") ;
- les antagonistes des récepteurs de l'angiotensine II (ARA II), plus communément appelés sartans ;
- les gliptines ou inhibiteurs de la dipeptidylpeptidase 4 (DPP4) (cf. VIDAL Reco "Diabète de type 2 : prise en charge initiale").
L'association d'un IEC ou d'un sartan à certains médicaments majorant la concentration de bradykinine, notamment les inhibiteurs de la dipeptidylpeptidase IV (famille des gliptines) augmente le risque d'angiœdème bradykinique.
Tableau I - Les classes pharmacologiques à risque d'angiœdème bradykinique et leurs principes actifs
| Inhibiteurs de l'enzyme de conversion – IEC | Bénazépril, captopril, cilazapril (supprimé en France), delapril (non commercialisé en France), énalapril, fosinopril, imidapril (supprimé en France), lisinopril, périndopril, trandolapril, zofénopril |
| Antagoniste des récepteurs de l'angiotensine II – ARA II (sartans) | Azilsartan (non commercialisé en France), candésartan, éprosartan, irbésartan, losartan, olmésartan, telmisartan, valsartan |
| Gliptines | Alogliptine (non commercialisé en France), linagliptine (non commercialisé en France), saxagliptine, sitagliptine, vildagliptine, |
À noter que le risque d'angiœdème est mentionné dans les RCP (résumés des caractéristiques du produit) des médicaments contenant un IEC (rubriques "Mises en garde et précautions d'emploi" et "Effets indésirables").
Une accumulation de bradykinine par défaut de dégradation
L'ANSM explique que les angiœdèmes bradykiniques (AEB) surviennent par défaut de dégradation de la bradykinine et distingue deux étiologies :
- l'une héréditaire (associée ou non à un déficit en C1 inhibiteur) ;
- l'autre médicamenteuse par inhibition d'enzymes qui dégradent la bradykinine, en particulier l'enzyme de conversion pour les IEC ou les ARA II (sartans) et la dipeptidylpeptidase pour les gliptines.
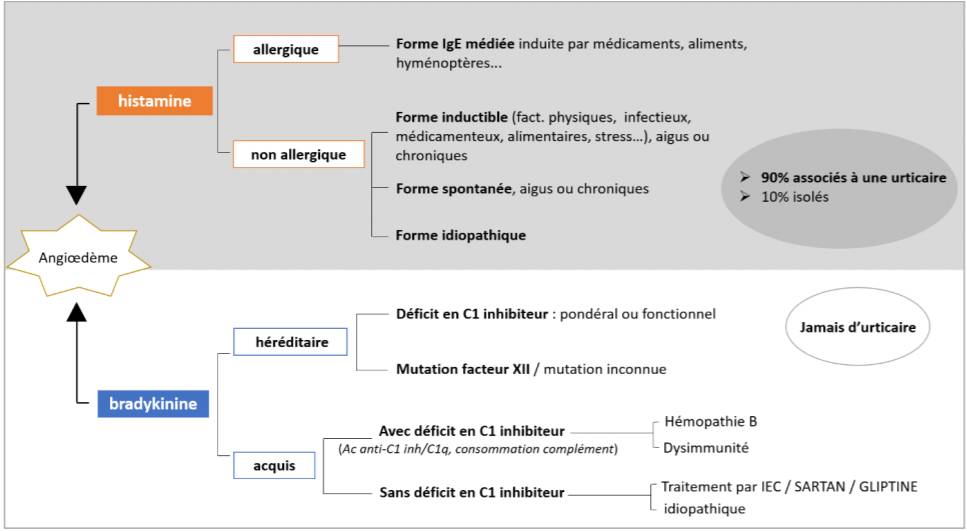
Le principal diagnostic différentiel de l'AEB est l'angiœdème IgE médié (cf. Figure 1), dont il se distingue notamment par le fait qu'il n'est pas associé à une urticaire ou à d'autres manifestations évoquant une anaphylaxie : l'AEB est isolé.
Figure 1 - Classification des angiœdèmes selon le mécanisme physiopathologique
(d'après : Julia Crochet. Angiœdèmes histaminiques versus bradykiniques : mortalité par asphyxie. Médecine humaine et pathologie. 2017. ffdumas-01589629)
(d'après : Julia Crochet. Angiœdèmes histaminiques versus bradykiniques : mortalité par asphyxie. Médecine humaine et pathologie. 2017. ffdumas-01589629)
Un diagnostic difficile à établir
L'aspect clinique des angiœdèmes étant similaire, le diagnostic étiologique est parfois difficile à établir, surtout en cas d'angiœdème isolé (cf. Tableau II).
Plus déformant que l'angiœdème IgE médié, l'AEB se manifeste le plus souvent par des œdèmes de l'hypoderme, non prurigineux, d'apparition brutale, localisés principalement au niveau du visage et de la sphère ORL (la langue ou les voies aériennes supérieures).
Une atteinte laryngée est rapportée dans 30 % des cas d'angiœdème de la face chez un patient traité par IEC ou plus rarement par sartan. La localisation laryngée est à haut risque d'asphyxie.
L'AEB peut aussi être localisé au niveau de la muqueuse digestive, et se traduit par des douleurs abdominales d'intensité variable.Plus déformant que l'angiœdème IgE médié, l'AEB se manifeste le plus souvent par des œdèmes de l'hypoderme, non prurigineux, d'apparition brutale, localisés principalement au niveau du visage et de la sphère ORL (la langue ou les voies aériennes supérieures).
Une atteinte laryngée est rapportée dans 30 % des cas d'angiœdème de la face chez un patient traité par IEC ou plus rarement par sartan. La localisation laryngée est à haut risque d'asphyxie.
La survenue de l'AEB est imprévisible. Les délais d'apparition vont de quelques heures à plusieurs années après le début du traitement.
Tableau II - Caractéristiques des AE bradykiniques d'origine médicamenteuse
| Délai de survenue | Quelques heures à plusieurs années après le début du traitement. |
| Apparition des signes cliniques | Quelques heures ou plusieurs jours. |
| Manifestations cliniques | Œdème déformant, majoritairement au niveau de la face et ORL. Des manifestations digestives sont également rapportées. Absence d'urticaire ou de manifestation d'ordre anaphylactique (à la différence de l'AE par histaminolibération). |
| Évolution | Régression spontanée malgré la poursuite du traitement Haut risque d'asphyxie en cas de localisation laryngée. |
| Récidive | Crises récidivantes possibles, avec accroissement de la sévérité. Une récidive est possible dans les 6 mois suivant l'arrêt de l'IEC ou du sartan. |
| Paramètre biologique | Les taux de C1 inhibiteur (pondéral ou fonctionnel) et de C4 restent normaux (contrairement aux formes héréditaires ou acquises d'angiœdèmes bradykiniques). |
Conduite à tenir : arrêt du traitement à vie et information du patient
L'apparition d'un angiœdème bradykinique chez un patient traité par IEC ou ARA II doit conduire à l'arrêt immédiat du médicament et à sa contre-indication à vie.
L'ANSM recommande par ailleurs de sensibiliser le patient sous IEC ou sartan à cet effet secondaire, aux signes d'alerte et à la conduite à tenir :
- signes cliniques de l'angiœdème : gonflement de la face, des lèvres, de la langue ou de la gorge, difficultés à avaler ou à respirer et/ou douleurs abdominales d'intensité variée ;
- conduite à tenir : consultation médicale en urgence.
Pour aller plus loin
Angioedème bradykinique : penser aux inhibiteurs de l'enzyme de conversion (IEC) mais aussi aux antagonistes des récepteurs de l'angiotensine II (sartans) et aux gliptines - Point d'Information (ANSM, 12 novembre 2019)
Angiœdème bradykinique secondaire aux inhibiteurs de l'enzyme de conversion : instaurer le traitement en préhospitalier (Annales françaises d'anesthésie et de réanimation - novembre 2011)
Julia Crochet. Angioedèmes histaminiques versus bradykiniques : mortalité par asphyxie. Médecine humaine et pathologie. 2017. ffdumas-01589629
Pour aller plus loin
Consultez les monographies VIDAL
- ACUILIX 20 mg/12,5 mg cp pellic séc
- ACUITEL 20 mg cp enr séc
- ACUITEL 5 mg cp enr séc
- AMLODIPINE/VALSARTAN EG 10 mg/160 mg cp pellic
- AMLODIPINE/VALSARTAN EG 5 mg/160 mg cp pellic
- AMLODIPINE/VALSARTAN EG 5 mg/80 mg cp pellic
- AMLODIPINE/VALSARTAN KRKA 10 mg/160 mg cp pellic
- AMLODIPINE/VALSARTAN KRKA 5 mg/160 mg cp pellic
- AMLODIPINE/VALSARTAN KRKA 5 mg/80 mg cp pellic
- AMLODIPINE/VALSARTAN SANDOZ 10 mg/160 mg cp pellic
- AMLODIPINE/VALSARTAN SANDOZ 5 mg/160 mg cp pellic
- AMLODIPINE/VALSARTAN SANDOZ 5 mg/80 mg cp pellic
- APROVEL 150 mg cp pellic
- APROVEL 300 mg cp pellic
- APROVEL 75 mg cp pellic
- ATACAND 16 mg cp séc
- ATACAND 32 mg cp séc
- ATACAND 4 mg cp séc
- ATACAND 8 mg cp séc
- BENAZEPRIL ARROW 10 mg cp pellic séc
- BENAZEPRIL ARROW 5 mg cp pellic séc
- BENAZEPRIL EG 10 mg cp pellic séc
- BENAZEPRIL EG 5 mg cp pellic séc
- BENAZEPRIL/HYDROCHLOROTHIAZIDE ARROW 10 mg/12,5 mg cp pellic séc
- BENAZEPRIL/HYDROCHLOROTHIAZIDE EG 10 mg/12,5 mg cp pellic séc
- BENAZEPRIL/HYDROCHLOROTHIAZIDE TEVA SANTE 10 mg/12,5 mg cp pellic séc
- BIPRETERAX 10 mg/2,5 mg cp pellic
- BIPRETERAX 10 mg/2,5 mg cp pellic [CZ1]
- BIPRETERAX 10 mg/2,5 mg cp pellic [CZ2]
- BIPRETERAX 10 mg/2,5 mg cp pellic [CZ3]
- BIPRETERAX 5 mg/1,25 mg cp pellic
- BRIAZIDE 10 mg/12,5 mg cp pellic séc
- BRIEM 5 mg cp pellic séc
- CANDESARTAN ARROW 16 mg cp séc
- CANDESARTAN ARROW 32 mg cp séc
- CANDESARTAN ARROW 4 mg cp séc
- CANDESARTAN ARROW 8 mg cp séc
- CANDESARTAN BIOGARAN 16 mg cp séc
- CANDESARTAN BIOGARAN 32 mg cp séc
- CANDESARTAN BIOGARAN 4 mg cp séc
- CANDESARTAN BIOGARAN 8 mg cp séc
- CANDESARTAN CRISTERS 16 mg cp séc
- CANDESARTAN CRISTERS 4 mg cp séc
- CANDESARTAN CRISTERS 8 mg cp séc
- CANDESARTAN EG 16 mg cp séc
- CANDESARTAN EG 32 mg cp séc
- CANDESARTAN EG 4 mg cp séc
- CANDESARTAN EG 8 mg cp séc
- CANDESARTAN EVOLUGEN 16 mg cp séc
- CANDESARTAN EVOLUGEN 32 mg cp séc
- CANDESARTAN EVOLUGEN 4 mg cp séc
- CANDESARTAN EVOLUGEN 8 mg cp séc
- CANDESARTAN HCS 16 mg cp
- CANDESARTAN HCS 32 mg cp
- CANDESARTAN HCS 4 mg cp
- CANDESARTAN HCS 8 mg cp
- CANDESARTAN MYLAN 16 mg cp séc
- CANDESARTAN MYLAN 4 mg cp séc
- CANDESARTAN MYLAN 8 mg cp séc
- CANDESARTAN SANDOZ 16 mg cp séc
- CANDESARTAN SANDOZ 32 mg cp séc
- CANDESARTAN SANDOZ 4 mg cp séc
- CANDESARTAN SANDOZ 8 mg cp séc
- CANDESARTAN TEVA 16 mg cp séc
- CANDESARTAN TEVA 32 mg cp séc
- CANDESARTAN TEVA 4 mg cp séc
- CANDESARTAN TEVA 8 mg cp séc
- CANDESARTAN VIATRIS 16 mg cp séc
- CANDESARTAN VIATRIS 32 mg cp séc
- CANDESARTAN VIATRIS 4 mg cp séc
- CANDESARTAN VIATRIS 8 mg cp séc
- CANDESARTAN ZENTIVA 16 mg cp séc
- CANDESARTAN ZENTIVA 32 mg cp séc
- CANDESARTAN ZENTIVA 4 mg cp séc
- CANDESARTAN ZENTIVA 8 mg cp séc
- CANDESARTAN/HYDROCHLOROTHIAZIDE ARROW 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE ARROW 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE CRISTERS 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE CRISTERS 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE EG LABO 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE EG LABO 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE HCS 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE HCS 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE SANDOZ 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE SANDOZ 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE TEVA SANTE 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE TEVA SANTE 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE VIATRIS 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE VIATRIS 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 8 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE ZYDUS 16 mg/12,5 mg cp
- CANDESARTAN/HYDROCHLOROTHIAZIDE ZYDUS 8 mg/12,5 mg cp
- CAPTOPRIL ARROW 25 mg cp quadriséc
- CAPTOPRIL ARROW 50 mg cp séc
- CAPTOPRIL BIOGARAN 25 mg cp quadriséc
- CAPTOPRIL BIOGARAN 50 mg cp séc
- CAPTOPRIL EG 25 mg cp quadriséc
- CAPTOPRIL EG 50 mg cp quadriséc
- CAPTOPRIL SANDOZ 25 mg cp quadriséc
- CAPTOPRIL SANDOZ 50 mg cp quadriséc
- CAPTOPRIL TEVA 25 mg cp quadriséc
- CAPTOPRIL TEVA 50 mg cp séc
- CAPTOPRIL VIATRIS 25 mg cp quadriséc
- CAPTOPRIL VIATRIS 50 mg cp séc
- CAPTOPRIL ZENTIVA 25 mg cp séc
- CAPTOPRIL ZENTIVA 50 mg cp séc
- CAPTOPRIL ZYDUS 25 mg cp quadriséc
- CAPTOPRIL ZYDUS 50 mg cp séc
- CAPTOPRIL/HYDROCHLOROTHIAZIDE ARROW 50 mg/25 mg cp séc
- CAPTOPRIL/HYDROCHLOROTHIAZIDE BIOGARAN 50 mg/25 mg cp séc
- CAPTOPRIL/HYDROCHLOROTHIAZIDE CRISTERS 50 mg/25 mg cp séc
- CAPTOPRIL/HYDROCHLOROTHIAZIDE EG 50 mg/25 mg cp séc
- CAPTOPRIL/HYDROCHLOROTHIAZIDE SANDOZ 50 mg/25 mg cp séc
- CAPTOPRIL/HYDROCHLOROTHIAZIDE ZENTIVA 50 mg/25 mg cp séc
- CIBACENE 10 mg cp pellic
- CIBACENE 5 mg cp pellic séc
- CIBADREX 10 mg/12,5 mg cp pellic séc
- CO-RENITEC 20 mg/12,5 mg cp
- COAPROVEL 150 mg/12,5 mg cp pellic
- COAPROVEL 300 mg/12,5 mg cp pellic
- COAPROVEL 300 mg/25 mg cp pellic
- COKENZEN 16 mg/12,5 mg cp séc
- COKENZEN 8 mg/12,5 mg cp séc
- COSIMPREL 10 mg/10 mg cp pellic
- COSIMPREL 10 mg/5 mg cp pellic
- COSIMPREL 5 mg/10 mg cp pellic séc
- COSIMPREL 5 mg/5 mg cp pellic séc
- COTAREG 160 mg/12,5 mg cp pellic
- COTAREG 160 mg/25 mg cp pellic
- COTAREG 80 mg/12,5 mg cp pellic
- COTRIATEC 5 mg/12,5 mg cp
- COVERAM 10 mg/10 mg cp
- COVERAM 10 mg/10 mg cp [CZ1]
- COVERAM 10 mg/10 mg cp [GR1]
- COVERAM 10 mg/10 mg cp [GR]
- COVERAM 10 mg/10 mg cp [PL1]
- COVERAM 10 mg/10 mg cp [PL2]
- COVERAM 10 mg/10 mg cp [RO]
- COVERAM 10 mg/5 mg cp
- COVERAM 10 mg/5 mg cp [CZ1]
- COVERAM 10 mg/5 mg cp [GR1]
- COVERAM 10 mg/5 mg cp [GR]
- COVERAM 10 mg/5 mg cp [PL1]
- COVERAM 10 mg/5 mg cp [PL2]
- COVERAM 10 mg/5 mg cp [RO1]
- COVERAM 5 mg/10 mg cp
- COVERAM 5 mg/10 mg cp [CZ1]
- COVERAM 5 mg/10 mg cp [GR1]
- COVERAM 5 mg/10 mg cp [PL1]
- COVERAM 5 mg/10 mg cp [PL2]
- COVERAM 5 mg/10 mg cp [RO]
- COVERAM 5 mg/5 mg cp
- COVERAM 5 mg/5 mg cp [CZ1]
- COVERAM 5 mg/5 mg cp [GR1]
- COVERAM 5 mg/5 mg cp [GR]
- COVERAM 5 mg/5 mg cp [PL1]
- COVERAM 5 mg/5 mg cp [PL2]
- COVERAM 5 mg/5 mg cp [RO]
- COVERSYL 10 mg cp pellic
- COVERSYL 2,5 mg cp pellic
- COVERSYL 5 mg cp pellic séc
- COVERSYL 5 mg cp pellic séc [CZ3]
- COZAAR 100 mg cp pellic
- COZAAR 50 mg cp pellic
- COZAAR 50 mg cp pellic séc [PL2]
- ENALAPRIL BIOGARAN 20 mg cp séc
- ENALAPRIL BIOGARAN 5 mg cp séc
- ENALAPRIL EG 20 mg cp séc
- ENALAPRIL EG 5 mg cp séc
- ENALAPRIL EVOLUGEN 20 mg cp séc
- ENALAPRIL EVOLUGEN 5 mg cp séc
- ENALAPRIL MYLAN 20 mg cp séc
- ENALAPRIL MYLAN 5 mg cp séc
- ENALAPRIL RANBAXY 20 mg cp
- ENALAPRIL RANBAXY 5 mg cp
- ENALAPRIL SANDOZ 20 mg cp séc
- ENALAPRIL SANDOZ 5 mg cp séc
- ENALAPRIL TEVA SANTE 20 mg cp pellic
- ENALAPRIL TEVA SANTE 5 mg cp séc
- ENALAPRIL ZENTIVA 20 mg cp séc
- ENALAPRIL ZENTIVA 5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE ARROW 20 mg/12,5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE BIOGARAN 20 mg/12,5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE EG 20 mg/12,5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE SANDOZ 20 mg/12,5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE TEVA 20 mg/12,5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE VIATRIS 20 mg/12,5 mg cp séc
- ENALAPRIL/HYDROCHLOROTHIAZIDE ZENTIVA 20 mg/12,5 mg cp séc
- ENALAPRIL/LERCANIDIPINE ARROW 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE BIOGARAN 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE BOUCHARA-RECORDATI 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE CRISTERS 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE EG 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE KRKA 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE TEVA 20 mg/10 mg cp pellic
- ENALAPRIL/LERCANIDIPINE VIATRIS 20 mg/10 mg cp pellic
- EXFORGE 10 mg/160 mg cp pellic
- EXFORGE 5 mg/160 mg cp pellic
- EXFORGE 5 mg/80 mg cp pellic
- EXFORGE HCT 10 mg/160 mg/12,5 mg cp pellic
- EXFORGE HCT 10 mg/160 mg/25 mg cp pellic
- EXFORGE HCT 5 mg/160 mg/12,5 mg cp pellic
- EXFORGE HCT 5 mg/160 mg/25 mg cp pellic
- FORTZAAR 100 mg/12,5 mg cp pellic
- FORTZAAR 100 mg/25 mg cp pellic
- FOSINOPRIL ARROW GENERIQUES 10 mg cp séc
- FOSINOPRIL ARROW GENERIQUES 20 mg cp
- FOSINOPRIL BIOGARAN 10 mg cp séc
- FOSINOPRIL BIOGARAN 20 mg cp
- FOSINOPRIL EG 10 mg cp séc
- FOSINOPRIL EG 20 mg cp
- FOSINOPRIL HYDROCHLOROTHIAZIDE ARROW 20 mg/12,5 mg cp séc
- FOSINOPRIL HYDROCHLOROTHIAZIDE BIOGARAN 20 mg/12,5 mg cp séc
- FOSINOPRIL TEVA 10 mg cp séc
- FOSINOPRIL TEVA 20 mg cp
- FOSINOPRIL ZENTIVA 10 mg cp séc
- FOSINOPRIL ZENTIVA 20 mg cp
- FOSINOPRIL/HYDROCHLOROTHIAZIDE CRISTERS 20 mg/12,5 mg cp séc
- FOSINOPRIL/HYDROCHLOROTHIAZIDE EG 20 mg/12,5 mg cp séc
- FOSINOPRIL/HYDROCHLOROTHIAZIDE VIATRIS 20 mg/12,5 mg cp séc
- FOSINOPRIL/HYDROCHLOROTHIAZIDE ZENTIVA 20 mg/12,5 mg cp
- GALVUS 50 mg cp
- HYTACAND 16 mg/12,5 mg cp
- HYTACAND 8 mg/12,5 mg cp
- HYZAAR 50 mg/12,5 mg cp pellic
- IRBESARTAN ACCORD 150 mg cp pellic
- IRBESARTAN ACCORD 300 mg cp pellic
- IRBESARTAN ACCORD 75 mg cp pellic
- IRBESARTAN ARROW 150 mg cp
- IRBESARTAN ARROW 300 mg cp
- IRBESARTAN ARROW 75 mg cp
- IRBESARTAN BGR 150 mg cp pellic
- IRBESARTAN BGR 300 mg cp pellic
- IRBESARTAN BGR 75 mg cp pellic
- IRBESARTAN CRISTERS 150 mg cp pellic
- IRBESARTAN CRISTERS 300 mg cp pellic
- IRBESARTAN CRISTERS 75 mg cp pellic
- IRBESARTAN EG 150 mg cp pellic
- IRBESARTAN EG 300 mg cp pellic
- IRBESARTAN EG 75 mg cp pellic
- IRBESARTAN EVOLUGEN 150 mg cp pellic
- IRBESARTAN EVOLUGEN 300 mg cp pellic
- IRBESARTAN EVOLUGEN 75 mg cp pellic
- IRBESARTAN HYDROCHLOROTHIAZIDE ZENTIVA 150 mg/12,5 mg cp pellic
- IRBESARTAN HYDROCHLOROTHIAZIDE ZENTIVA 300 mg/12,5 mg cp pellic
- IRBESARTAN HYDROCHLOROTHIAZIDE ZENTIVA 300 mg/25 mg cp pellic
- IRBESARTAN SANDOZ 150 mg cp pellic
- IRBESARTAN SANDOZ 300 mg cp pellic
- IRBESARTAN SANDOZ 75 mg cp pellic
- IRBESARTAN TEVA 150 mg cp pellic
- IRBESARTAN TEVA 300 mg cp pellic
- IRBESARTAN TEVA 75 mg cp pellic
- IRBESARTAN VIATRIS 150 mg cp
- IRBESARTAN VIATRIS 300 mg cp
- IRBESARTAN VIATRIS 75 mg cp
- IRBESARTAN ZENTIVA 150 mg cp pellic
- IRBESARTAN ZENTIVA 300 mg cp pellic
- IRBESARTAN ZENTIVA 75 mg cp pellic
- IRBESARTAN ZYDUS 150 mg cp pellic
- IRBESARTAN ZYDUS 300 mg cp pellic
- IRBESARTAN ZYDUS 75 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE ARROW GENERIQUES 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE ARROW GENERIQUES 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE ARROW GENERIQUES 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE CRISTERS 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE CRISTERS 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE CRISTERS 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE EG 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE EG 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE EG 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN PHARMA 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN PHARMA 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN PHARMA 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE MYLAN PHARMA 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE MYLAN PHARMA 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE MYLAN PHARMA 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE SANDOZ 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE SANDOZ 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE SANDOZ 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE TEVA 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE TEVA 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE TEVA 300 mg/25 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE ZYDUS 150 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE ZYDUS 300 mg/12,5 mg cp pellic
- IRBESARTAN/HYDROCHLOROTHIAZIDE ZYDUS 300 mg/25 mg cp pellic
- JANUVIA 100 mg cp pellic
- JANUVIA 50 mg cp pellic
- KENZEN 16 mg cp séc
- KENZEN 32 mg cp séc
- KENZEN 4 mg cp séc
- KENZEN 8 mg cp séc
- LERCAPRESS 20 mg/10 mg cp pellic
- LERCAPRESS 20 mg/20 mg cp pellic
- LISINOPRIL ARROW 20 mg cp séc
- LISINOPRIL BIOGARAN 20 mg cp séc
- LISINOPRIL BIOGARAN 5 mg cp séc
- LISINOPRIL EG 20 mg cp séc
- LISINOPRIL EG 5 mg cp séc
- LISINOPRIL HYDROCHLOROTHIAZIDE ARROW LAB 20 mg/12,5 mg cp séc
- LISINOPRIL SANDOZ 20 mg cp séc
- LISINOPRIL SANDOZ 5 mg cp séc
- LISINOPRIL TEVA 20 mg cp séc
- LISINOPRIL TEVA 5 mg cp séc
- LISINOPRIL VIATRIS 20 mg cp séc
- LISINOPRIL VIATRIS 5 mg cp séc
- LISINOPRIL ZENTIVA 20 mg cp séc
- LISINOPRIL/HYDROCHLOROTHIAZIDE BIOGARAN 20 mg/12,5 mg cp séc
- LISINOPRIL/HYDROCHLOROTHIAZIDE EG 20 mg/12,5 mg cp séc
- LISINOPRIL/HYDROCHLOROTHIAZIDE SANDOZ 20 mg/12,5 mg cp séc
- LISINOPRIL/HYDROCHLOROTHIAZIDE TEVA 20 mg/12,5 mg cp séc
- LISINOPRIL/HYDROCHLOROTHIAZIDE ZENTIVA 20 mg/12,5 mg cp séc
- LOSARTAN ACCORD 100 mg cp pellic
- LOSARTAN ACCORD 50 mg cp pellic séc
- LOSARTAN ARROW 100 mg cp pellic
- LOSARTAN ARROW 50 mg cp pellic séc
- LOSARTAN ARROW LAB 100 mg cp pellic
- LOSARTAN BIOGARAN 100 mg cp pellic
- LOSARTAN BIOGARAN 50 mg cp pellic séc
- LOSARTAN CRISTERS 100 mg cp pellic
- LOSARTAN CRISTERS 50 mg cp pellic séc
- LOSARTAN EG 100 mg cp pellic
- LOSARTAN EG 50 mg cp pellic séc
- LOSARTAN EVOLUGEN 100 mg cp pellic
- LOSARTAN EVOLUGEN 50 mg cp pellic séc
- LOSARTAN HYDROCHLOROTHIAZIDE EVOLUGEN 100 mg/25 mg cp pellic séc
- LOSARTAN HYDROCHLOROTHIAZIDE EVOLUGEN 50 mg/12,5 mg cp pellic séc
- LOSARTAN KRKA 100 mg cp pellic
- LOSARTAN KRKA 50 mg cp pellic
- LOSARTAN RANBAXY 100 mg cp pellic
- LOSARTAN RANBAXY 50 mg cp pellic
- LOSARTAN SANDOZ 100 mg cp pellic séc
- LOSARTAN SANDOZ 50 mg cp pellic séc
- LOSARTAN TEVA 100 mg cp pellic séc
- LOSARTAN TEVA 50 mg cp pellic séc
- LOSARTAN VIATRIS 100 mg cp pellic
- LOSARTAN VIATRIS 50 mg cp pellic séc
- LOSARTAN ZENTIVA 100 mg cp pellic
- LOSARTAN ZENTIVA 50 mg cp pellic séc
- LOSARTAN ZYDUS 100 mg cp pellic
- LOSARTAN ZYDUS 50 mg cp pellic séc
- LOSARTAN/HYDROCHLOROTHIAZIDE ARROW LAB 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE ARROW LAB 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE ARROW LAB 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE BGR 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE BGR 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE CRISTERS 100 mg/25 mg cp pellic séc
- LOSARTAN/HYDROCHLOROTHIAZIDE CRISTERS 50 mg/12,5 mg cp pellic séc
- LOSARTAN/HYDROCHLOROTHIAZIDE EG 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE EG 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE EG 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE KRKA 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE KRKA 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE KRKA 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE RANBAXY 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE RANBAXY 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE SANDOZ 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE SANDOZ 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE TEVA 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE TEVA 100 mg/25 mg cp pellic séc
- LOSARTAN/HYDROCHLOROTHIAZIDE TEVA 50 mg/12,5 mg cp pellic séc
- LOSARTAN/HYDROCHLOROTHIAZIDE VIATRIS 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE VIATRIS 50 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE VIATRIS SANTE 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 100 mg/12,5 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE ZYDUS 100 mg/25 mg cp pellic
- LOSARTAN/HYDROCHLOROTHIAZIDE ZYDUS 50 mg/12,5 mg cp pellic
- MICARDIS 20 mg cp
- MICARDIS 40 mg cp
- MICARDIS 80 mg cp
- MICARDISPLUS 40 mg/12,5 mg cp
- MICARDISPLUS 80 mg/12,5 mg cp
- MICARDISPLUS 80 mg/25 mg cp
- NISIS 160 mg cp pellic
- NISIS 40 mg cp pellic séc
- NISIS 80 mg cp pellic
- NISISCO 160 mg/12,5 mg cp pellic
- NISISCO 160 mg/25 mg cp pellic
- NISISCO 80 mg/12,5 mg cp pellic
- NOYADA 25 mg/5 ml sol buv
- NOYADA 5 mg/5 ml sol buv
- ODRIK 0,5 mg gél
- ODRIK 2 mg gél
- ODRIK 4 mg gél
- ONGLYZA 5 mg cp pellic
- PERINDOPRIL ARGININE BIOGARAN 10 mg cp pellic
- PERINDOPRIL ARGININE BIOGARAN 2,5 mg cp pellic
- PERINDOPRIL ARGININE BIOGARAN 5 mg cp pellic séc
- PERINDOPRIL ARGININE-AMLODIPINE SERVIER 5 mg/5 mg cp
- PERINDOPRIL ARGININE/INDAPAMIDE BIOGARAN 2,5 mg/0,625 mg cp pellic
- PERINDOPRIL ARGININE/INDAPAMIDE BIOGARAN 5 mg/1,25 mg cp pellic
- PERINDOPRIL ARROW GENERIQUES 2 mg cp
- PERINDOPRIL ARROW GENERIQUES 4 mg cp séc
- PERINDOPRIL ARROW GENERIQUES 8 mg cp
- PERINDOPRIL ARROW LAB 2 mg cp
- PERINDOPRIL ARROW LAB 4 mg cp séc
- PERINDOPRIL ARROW LAB 8 mg cp
- PERINDOPRIL BIOGARAN 2 mg cp
- PERINDOPRIL BIOGARAN 4 mg cp séc
- PERINDOPRIL BIOGARAN 8 mg cp
- PERINDOPRIL EG 2 mg cp
- PERINDOPRIL EG 4 mg cp séc
- PERINDOPRIL EG 8 mg cp
- PERINDOPRIL KRKA 2 mg cp
- PERINDOPRIL KRKA 4 mg cp séc
- PERINDOPRIL KRKA 8 mg cp
- PERINDOPRIL MYLAN 2 mg cp
- PERINDOPRIL MYLAN 4 mg cp séc
- PERINDOPRIL MYLAN 8 mg cp
- PERINDOPRIL SANDOZ 2 mg cp
- PERINDOPRIL SANDOZ 4 mg cp séc
- PERINDOPRIL SANDOZ 8 mg cp
- PERINDOPRIL TERT-BUTYLAMINE/AMLODIPINE EG 4 mg/10 mg cp
- PERINDOPRIL TERT-BUTYLAMINE/AMLODIPINE EG 4 mg/5 mg cp
- PERINDOPRIL TERT-BUTYLAMINE/AMLODIPINE EG 8 mg/10 mg cp
- PERINDOPRIL TERT-BUTYLAMINE/AMLODIPINE EG 8 mg/5 mg cp
- PERINDOPRIL TEVA SANTE 2 mg cp
- PERINDOPRIL TEVA SANTE 4 mg cp séc
- PERINDOPRIL TEVA SANTE 8 mg cp
- PERINDOPRIL TOSILATE TEVA 10 mg cp pellic
- PERINDOPRIL TOSILATE TEVA 2,5 mg cp pellic
- PERINDOPRIL TOSILATE TEVA 5 mg cp pellic séc
- PERINDOPRIL TOSILATE/INDAPAMIDE TEVA 10 mg/2,5 mg cp pellic
- PERINDOPRIL TOSILATE/INDAPAMIDE TEVA 2,5 mg/0,625 mg cp pellic
- PERINDOPRIL TOSILATE/INDAPAMIDE TEVA 5 mg/1,25 mg cp pellic séc
- PERINDOPRIL ZENTIVA 2 mg cp
- PERINDOPRIL ZENTIVA 4 mg cp séc
- PERINDOPRIL ZENTIVA 8 mg cp
- PERINDOPRIL ZYDUS 2 mg cp
- PERINDOPRIL ZYDUS 4 mg cp séc
- PERINDOPRIL ZYDUS 8 mg cp
- PERINDOPRIL/AMLODIPINE HCS 4 mg/10 mg cp
- PERINDOPRIL/AMLODIPINE HCS 4 mg/5 mg cp
- PERINDOPRIL/AMLODIPINE HCS 8 mg/10 mg cp
- PERINDOPRIL/AMLODIPINE HCS 8 mg/5 mg cp
- PERINDOPRIL/AMLODIPINE ZENTIVA 4 mg/10 mg cp
- PERINDOPRIL/AMLODIPINE ZENTIVA 4 mg/5 mg cp
- PERINDOPRIL/AMLODIPINE ZENTIVA 8 mg/10 mg cp
- PERINDOPRIL/AMLODIPINE ZENTIVA 8 mg/5 mg cp
- PERINDOPRIL/INDAPAMIDE ARROW LAB 2 mg/0,625 mg cp séc
- PERINDOPRIL/INDAPAMIDE ARROW LAB 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE BIOGARAN 2 mg/0,625 mg cp séc
- PERINDOPRIL/INDAPAMIDE BIOGARAN 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE EG 2 mg/0,625 mg cp
- PERINDOPRIL/INDAPAMIDE EG 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE KRKA 2 mg/0,625 mg cp
- PERINDOPRIL/INDAPAMIDE KRKA 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE SANDOZ 2 mg/0,625 mg cp
- PERINDOPRIL/INDAPAMIDE SANDOZ 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE TEVA 2 mg/0,625 mg cp
- PERINDOPRIL/INDAPAMIDE VIATRIS 2 mg/0,625 mg cp
- PERINDOPRIL/INDAPAMIDE VIATRIS 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE ZENTIVA LAB 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE ZYDUS FRANCE 2 mg/0,625 mg cp
- PERINDOPRIL/INDAPAMIDE ZYDUS FRANCE 4 mg/1,25 mg cp
- PERINDOPRIL/INDAPAMIDE ZYDUS FRANCE 8 mg/2,5 mg cp
- PRETERAX 2,5 mg/0,625 mg cp pellic
- PRETERVAL 2,5 mg/0,625 mg cp pellic
- PRITOR 20 mg cp
- PRITOR 40 mg cp
- PRITOR 80 mg cp
- PRITORPLUS 40 mg/12,5 mg cp
- PRITORPLUS 80 mg/12,5 mg cp
- PRITORPLUS 80 mg/25 mg cp
- QUINAPRIL ARROW 20 mg cp pellic séc
- QUINAPRIL BIOGARAN 20 mg cp pellic séc
- QUINAPRIL MYLAN 20 mg cp pellic séc
- QUINAPRIL TEVA 20 mg cp pellic
- QUINAPRIL TEVA 5 mg cp pellic séc
- QUINAPRIL ZENTIVA 20 mg cp pellic séc
- QUINAPRIL/HYDROCHLOROTHIAZIDE ARROW LAB 20 mg/12,5 mg cp pellic
- QUINAPRIL/HYDROCHLOROTHIAZIDE EG 20 mg/12,5 mg cp pellic séc
- QUINAPRIL/HYDROCHLOROTHIAZIDE MYLAN 20 mg/12,5 mg cp pellic séc
- QUINAPRIL/HYDROCHLOROTHIAZIDE ZENTIVA 20 mg/12,5 mg cp pellic séc
- RAMIPRIL ALMUS 1,25 mg cp
- RAMIPRIL ALMUS 10 mg cp séc
- RAMIPRIL ALMUS 2,5 mg cp séc
- RAMIPRIL ALMUS 5 mg cp séc
- RAMIPRIL ALTER 10 mg cp séc
- RAMIPRIL ALTER 2,5 mg cp séc
- RAMIPRIL ALTER 5 mg cp séc
- RAMIPRIL ARROW GENERIQUES 10 mg cp séc
- RAMIPRIL ARROW GENERIQUES 5 mg cp séc
- RAMIPRIL ARROW LAB 1,25 mg cp
- RAMIPRIL ARROW LAB 10 mg cp séc
- RAMIPRIL ARROW LAB 2,5 mg cp séc
- RAMIPRIL ARROW LAB 5 mg cp séc
- RAMIPRIL BIOGARAN 1,25 mg cp
- RAMIPRIL BIOGARAN 10 mg cp séc
- RAMIPRIL BIOGARAN 2,5 mg cp séc
- RAMIPRIL BIOGARAN 5 mg cp séc
- RAMIPRIL CRISTERS 1,25 mg cp
- RAMIPRIL CRISTERS 10 mg cp séc
- RAMIPRIL CRISTERS 2,5 mg cp séc
- RAMIPRIL CRISTERS 5 mg cp séc
- RAMIPRIL EG 1,25 mg cp
- RAMIPRIL EG 10 mg cp séc
- RAMIPRIL EG 2,5 mg cp séc
- RAMIPRIL EG 5 mg cp séc
- RAMIPRIL EVOLUGEN 1,25 mg cp
- RAMIPRIL EVOLUGEN 10 mg cp séc
- RAMIPRIL EVOLUGEN 2,5 mg cp séc
- RAMIPRIL EVOLUGEN 5 mg cp séc
- RAMIPRIL KRKA 1,25 mg cp
- RAMIPRIL KRKA 10 mg cp
- RAMIPRIL KRKA 2,5 mg cp
- RAMIPRIL KRKA 5 mg cp
- RAMIPRIL SANDOZ 1,25 mg cp
- RAMIPRIL SANDOZ 10 mg cp séc
- RAMIPRIL SANDOZ 2,5 mg cp séc
- RAMIPRIL SANDOZ 5 mg cp séc
- RAMIPRIL TEVA SANTE 1,25 mg cp
- RAMIPRIL TEVA SANTE 10 mg cp séc
- RAMIPRIL TEVA SANTE 2,5 mg cp séc
- RAMIPRIL TEVA SANTE 5 mg cp séc
- RAMIPRIL VIATRIS 1,25 mg cp
- RAMIPRIL VIATRIS 10 mg cp séc
- RAMIPRIL VIATRIS 5 mg cp séc
- RAMIPRIL ZENTIVA 1,25 mg cp
- RAMIPRIL ZENTIVA 10 mg cp séc
- RAMIPRIL ZENTIVA 2,5 mg cp séc
- RAMIPRIL ZENTIVA 5 mg cp séc
- RAMIPRIL ZYDUS FRANCE 10 mg cp séc
- RAMIPRIL ZYDUS FRANCE 5 mg cp séc
- RAMIPRIL/HYDROCHLOROTHIAZIDE ARROW 5 mg/12,5 mg cp
- RAMIPRIL/HYDROCHLOROTHIAZIDE BIOGARAN 5 mg/12,5 mg cp
- RAMIPRIL/HYDROCHLOROTHIAZIDE EG 5 mg/12,5 mg cp
- RAMIPRIL/HYDROCHLOROTHIAZIDE SANDOZ 5 mg/12,5 mg cp
- RAMIPRIL/HYDROCHLOROTHIAZIDE TEVA 5 mg/12,5 mg cp
- RAMIPRIL/HYDROCHLOROTHIAZIDE VIATRIS 5 mg/12,5 mg cp
- RAMIPRIL/HYDROCHLOROTHIAZIDE ZENTIVA 5 mg/12,5 mg cp
- RENITEC 20 mg cp
- RENITEC 5 mg cp
- TAREG 160 mg cp pellic
- TAREG 3 mg/ml sol buv
- TAREG 40 mg cp pellic séc
- TAREG 80 mg cp pellic
- TARKA LP 180 mg/2 mg cp pellic LP
- TARKA LP 240 mg/2 mg cp pellic LP
- TARKA LP 240 mg/4 mg cp pellic LP
- TELMISARTAN ACTAVIS 40 mg cp
- TELMISARTAN ACTAVIS 80 mg cp
- TELMISARTAN BIOGARAN 40 mg cp
- TELMISARTAN BIOGARAN 80 mg cp
- TELMISARTAN CRISTERS 40 mg cp
- TELMISARTAN CRISTERS 80 mg cp
- TELMISARTAN EG 40 mg cp pellic
- TELMISARTAN EG 80 mg cp pellic
- TELMISARTAN HYDROCHLOROTHIAZIDE TEVA SANTE 80 mg/12,5 mg cp
- TELMISARTAN SANDOZ 20 mg cp
- TELMISARTAN SANDOZ 40 mg cp
- TELMISARTAN SANDOZ 80 mg cp
- TELMISARTAN TEVA SANTE 40 mg cp
- TELMISARTAN TEVA SANTE 80 mg cp
- TELMISARTAN VIATRIS 40 mg cp
- TELMISARTAN VIATRIS 80 mg cp
- TELMISARTAN ZENTIVA 40 mg cp
- TELMISARTAN ZENTIVA 80 mg cp
- TELMISARTAN ZYDUS 40 mg cp
- TELMISARTAN ZYDUS 80 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE ARROW 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE ARROW 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE ARROW 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE CRISTERS 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE CRISTERS 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE CRISTERS 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE EG 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE EG 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE EG 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE SANDOZ 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE SANDOZ 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE SANDOZ 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE TEVA SANTE 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE TEVA SANTE 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE VIATRIS 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE VIATRIS 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE VIATRIS 80 mg/25 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 40 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 80 mg/12,5 mg cp
- TELMISARTAN/HYDROCHLOROTHIAZIDE ZENTIVA 80 mg/25 mg cp
- TEOULA 15 mg cp pellic
- TEOULA 30 mg cp pellic
- TEOULA 7,5 mg cp pellic
- TEVETEN 300 mg cp pellic
- TRANDOLAPRIL ARROW 0,5 mg gél
- TRANDOLAPRIL ARROW 2 mg gél
- TRANDOLAPRIL ARROW 4 mg gél
- TRANDOLAPRIL BIOGARAN 0,5 mg gél
- TRANDOLAPRIL BIOGARAN 2 mg gél
- TRANDOLAPRIL BIOGARAN 4 mg gél
- TRANDOLAPRIL EG 0,5 mg gél
- TRANDOLAPRIL EG 2 mg gél
- TRANDOLAPRIL EG 4 mg gél
- TRANDOLAPRIL VIATRIS 0,5 mg gél
- TRANDOLAPRIL VIATRIS 2 mg gél
- TRANDOLAPRIL VIATRIS 4 mg gél
- TRIATEC 1,25 mg cp
- TRIATEC 10 mg cp séc
- TRIATEC 10 mg cp séc [CZ2]
- TRIATEC 2,5 mg cp séc
- TRIATEC 2,5 mg cp séc [CZ1]
- TRIATEC 2,5 mg cp séc [CZ2]
- TRIATEC 5 mg cp séc
- TRIATEC 5 mg cp séc [CZ1]
- TRIATEC 5 mg cp séc [CZ2]
- TWYNSTA 40 mg/10 mg cp
- TWYNSTA 40 mg/5 mg cp
- TWYNSTA 80 mg/10 mg cp
- TWYNSTA 80 mg/5 mg cp
- VALSARTAN ARROW LAB 160 mg cp pellic séc
- VALSARTAN ARROW LAB 40 mg cp pellic séc
- VALSARTAN ARROW LAB 80 mg cp pellic séc
- VALSARTAN BIOGARAN 160 mg cp pellic séc
- VALSARTAN BIOGARAN 40 mg cp pellic séc
- VALSARTAN BIOGARAN 80 mg cp pellic séc
- VALSARTAN CRISTERS 160 mg cp pellic séc
- VALSARTAN CRISTERS 40 mg cp pellic séc
- VALSARTAN CRISTERS 80 mg cp pellic séc
- VALSARTAN EG 160 mg cp pellic séc
- VALSARTAN EG 40 mg cp pellic séc
- VALSARTAN EG 80 mg cp pellic séc
- VALSARTAN EVOLUGEN 160 mg cp pellic séc
- VALSARTAN EVOLUGEN 40 mg cp pellic séc
- VALSARTAN EVOLUGEN 80 mg cp pellic séc
- VALSARTAN KRKA 40 mg cp pellic séc
- VALSARTAN KRKA 80 mg cp pellic séc
- VALSARTAN RANBAXY 160 mg cp pellic
- VALSARTAN RANBAXY 40 mg cp pellic séc
- VALSARTAN RANBAXY 80 mg cp pellic
- VALSARTAN SANDOZ 160 mg cp pellic
- VALSARTAN SANDOZ 40 mg cp pellic séc
- VALSARTAN SANDOZ 80 mg cp pellic
- VALSARTAN TEVA 160 mg cp pellic séc
- VALSARTAN TEVA 40 mg cp pellic séc
- VALSARTAN TEVA 80 mg cp pellic séc
- VALSARTAN VIATRIS 40 mg cp pellic séc
- VALSARTAN ZENTIVA 160 mg cp pellic séc
- VALSARTAN ZENTIVA 40 mg cp pellic séc
- VALSARTAN ZENTIVA 80 mg cp pellic séc
- VALSARTAN ZYDUS 160 mg cp pellic
- VALSARTAN ZYDUS 40 mg cp pellic séc
- VALSARTAN ZYDUS 80 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE BIOGARAN 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE CRISTERS 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE CRISTERS 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE CRISTERS 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE EG 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE EG 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE EG 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE EVOLUGEN 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE KRKA 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE RANBAXY 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE RANBAXY 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE RANBAXY 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE SANDOZ 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE SANDOZ 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE SANDOZ 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE TEVA 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE TEVA 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE TEVA 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE VIATRIS 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE VIATRIS 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE VIATRIS 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE ZENTIVA LAB 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE ZENTIVA LAB 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE ZENTIVA LAB 80 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE ZYDUS 160 mg/12,5 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE ZYDUS 160 mg/25 mg cp pellic
- VALSARTAN/HYDROCHLOROTHIAZIDE ZYDUS 80 mg/12,5 mg cp pellic
- XELEVIA 100 mg cp pellic
- XELEVIA 50 mg cp pellic
- ZANEXTRA 20 mg/10 mg cp pellic
- ZANEXTRA 20 mg/20 mg cp pellic
- ZESTORETIC 20 mg/12,5 mg cp séc
- ZESTRIL 20 mg cp
- ZESTRIL 5 mg cp séc
- ZOFENIL 15 mg cp pellic
- ZOFENIL 30 mg cp pellic
- ZOFENIL 7,5 mg cp pellic
- ZOFENILDUO 30 mg/12,5 mg cp pellic
- ZOFENOPRIL VIATRIS 30 mg cp pellic séc
Consultez les VIDAL Recos
- Angor stable
- Artériopathie des membres inférieurs
- Diabète de type 1
- Diabète de type 2 : prise en charge initiale
- Diabète de type 2 : suivi au long cours
- HTA (hypertension artérielle)
- Insuffisance cardiaque chronique
- Insuffisance rénale chronique
- Post-infarctus
- Risque cardiovasculaire : évaluation et prévention
- Syndrome coronarien aigu ST+ (Infarctus du myocarde)
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 4 minutes
4 minutes Ajouter un commentaire
Ajouter un commentaire La primo-prescription est réservée uniquement à certaines situations dont la tuberculose maladie."/>
La primo-prescription est réservée uniquement à certaines situations dont la tuberculose maladie."/>.jpg)

.jpg)




Commentaires
Cliquez ici pour revenir à l'accueil.