Le cancer du pancréas est fréquemment diagnostiqué à un stade avancé, ce qui rend difficile son traitement. Il reste relativement rare (environ 3 % des cancers), mais l'un des plus craints. Lorsque cela est possible, le cancer du pancréas est traité par des mesures chirurgicales associées à un traitement par chimiothérapie. Les cancers non opérables sont traités par une chimiothérapie éventuellement complétée par une radiothérapie.
Qu'est-ce que le cancer du pancréas ?
Parce qu’ils demeurent longtemps sans symptômes, les cancers du pancréas sont diagnostiqués à un stade tardif pour 80 à 90 % des cas. Leur traitement est donc souvent difficile. Ils restent rares, représentant environ 3 % des cancers. En France, entre 8 et 10000 nouveaux cas de cancer du pancréas sont diagnostiqués chaque année, occasionnant à peu près autant de décès. Le cancer du pancréas est un peu plus fréquent chez les hommes. L’âge moyen au moment du diagnostic est de 75 ans chez les hommes et de 80 ans chez les femmes.
Les différentes formes de cancer du pancréas
Dans 90 % des cas, le cancer du pancréas se développe à partir des cellules qui bordent les canaux conduisant le suc pancréatique vers l’intestin (voir encadré) : c’est l’adénocarcinome canalaire du pancréas. Le plus souvent (70 à 80 % des cas), ce cancer naît dans la partie du pancréas qui est proche de l’intestin grêle (la « tête » du pancréas).
D’autres formes plus rares de cancer du pancréas existent. Par exemple :
- les carcinomes mucineux (cystadénocarcinome et carcinome intraductulaire) qui sont de meilleur pronostic ;
- l’adénocarcinome acinaire ;
- les tumeurs endocrines comme le cancer des îlots de Langerhans (qui produisent l’insuline), vingt fois moins fréquentes que l’adénocarcinome canalaire.
Parce qu’ils demeurent longtemps sans symptômes, les cancers du pancréas sont diagnostiqués à un stade tardif dans la très grande majorité des cas (entre 80 et 90 %). Leur traitement est donc souvent difficile.
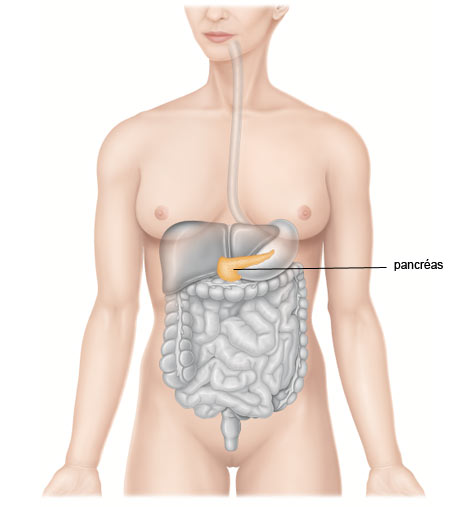
Schéma du pancréas
| Qu'est-ce que le pancréas ? |
|---|
| Le pancréas est une glande de forme allongée et triangulaire qui se trouve derrière l’estomac. Sa partie la plus large, la « tête », est proche de l’intestin grêle et du canal biliaire, canal par lequel la bile passe dans l’intestin. Sa fonction est double : sécréter les enzymes (suc pancréatique) indispensables à la digestion des matières grasses et des protéines (fonction dite exocrine) et de produire l’insuline et le glucagon qui régulent le taux de sucre dans le sang (fonction dite endocrine). Les sucs pancréatiques se déversent dans l’intestin grêle par le canal pancréatique. L’insuline et le glucagon passent directement dans le sang. |
SantéBD, Cancer du pancréas
Les bandes dessinées SantéBD expliquent comment prendre soin de sa santé et facilitent la préparation des rendez-vous médicaux.
Consultez les BD sur le site santebd.org :





Commentaires
Cliquez ici pour revenir à l'accueil.