Les endoscopies digestives, hautes et basses, sont des examens d’imagerie médicale destinés à visualiser et à explorer la paroi interne du tube digestif (la « muqueuse ») par le biais d’un câble souple introduit par la bouche ou l’anus, et équipé d’un système d’éclairage et d’une caméra vidéo miniaturisée.
Destinées au diagnostic ou à des interventions chirurgicales mineures, les endoscopies digestives nécessitent fréquemment une anesthésie générale légère et une hospitalisation d’une journée. L’endoscopie digestive basse (« coloscopie ») demande une préparation rigoureuse au cours des deux journées précédant l’examen.
Les principes de l'endoscopie digestive
On distingue deux types d’endoscopie digestive :
- l’endoscopie digestive haute, qui visualise l’œsophage, l’estomac et le début de l’intestin grêle ;
- la coloscopie, ou endoscopie digestive basse, qui visualise le côlon (gros intestin) et le rectum, éventuellement la partie terminale de l’intestin grêle.
D’autres termes peuvent être employés : fibroscopie digestive, gastroscopie (estomac), rectosigmoïdoscopie (rectum et partie terminale du côlon), etc.
Dans tous les cas, le principe est de faire pénétrer, sous anesthésie le plus souvent générale, un tube flexible équipé d’une caméra (endoscope) dans les voies digestives (par la bouche pour les endoscopies hautes, par l’anus pour les endoscopies basses). L’endoscope transmet les images de la paroi digestive le long de son trajet. Le médecin gastro-entérologue visualise ainsi la surface interne du tube digestif sur un écran et peut enregistrer les images reçues.
Les instruments de l'endoscopie digestive
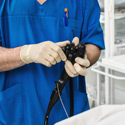
Pour pratiquer une endoscopie digestive, le médecin utilise un câble souple de 1 cm de diamètre, l’endoscope, ou fibroscope (gastroscope pour l’estomac, coloscope pour le côlon, etc.). Sa longueur et ses particularités varient en fonction du type d’endoscopie. En général, il est d’une longueur allant de 1,5 à 2 mètres. À l’extrémité du câble sont positionnées une source lumineuse et une ou plusieurs caméras vidéo miniaturisées. À l’intérieur du câble, peuvent se trouver :
- un tube destiné à insuffler de l’air ou du dioxyde de carbone (gaz carbonique) ;
- un tube destiné à aspirer l’air ou les liquides, voire à injecter du liquide pour nettoyer la surface du tube digestif ou la caméra vidéo ;
- un tube pour passer les instruments chirurgicaux (par exemple, pour faire des prélèvements ou enlever un polype, ou pour coaguler un petit vaisseau sanguin).
Un système de commande situé à l’extérieur permet au médecin de faire pivoter l’extrémité de l’endoscope dans toutes les directions pour aider sa progression dans le tube digestif. La rigidité du câble peut également être modifiée par le médecin (plus ou moins souple), ce qui l’aide à faire avancer le câble.
Certains endoscopes possèdent trois caméras vidéo qui enregistrent les images situées devant leur extrémité, mais aussi de chaque côté un peu vers l’arrière. Ainsi, le médecin a une vision du tube digestif à quasiment 360°.
Entre chaque patient, l’endoscope est désinfecté puis lavé en machine. Les accessoires utilisés sont stérilisés ou jetés (dans le cas de matériel à usage unique). Ces mesures sont destinées à éviter la transmission de micro-organismes infectieux entre patients.
L'anesthésie lors d'une endoscopie digestive
En règle générale, la moitié des endoscopies digestives hautes est pratiquée sous anesthésie générale légère. Parfois, une anesthésie générale plus profonde est nécessaire, en particulier quand une petite intervention chirurgicale est prévue. Dans l’autre moitié des cas, une anesthésie locale est préférée. Dans plus de 95 % des cas, la coloscopie nécessite une anesthésie générale (l’examen du rectum peut éventuellement se faire sans anesthésie générale).
L’anesthésie générale légère est généralement pratiquée à l’aide d’une substance particulière injectée par voie intraveineuse et qui, une fois éliminée du corps, assure un réveil rapide qui permet de rentrer chez soi (accompagné, en transport individuel ou en commun) sans attendre.
Il est nécessaire de rencontrer un anesthésiste huit à dix jours avant l’endoscopie pour une consultation de pré-anesthésie. Lors de cette consultation, le patient reçoit une fiche de recommandations pour la préparation de l’examen, ainsi qu’une fiche d’information concernant l’endoscopie et un formulaire de consentement éclairé. Ce dernier document doit être rapporté signé le jour de l’examen. N’oubliez pas de prévenir le médecin si vous souffrez ou avez récemment souffert d’un problème de santé, même mineur (rhume, problème dentaire, grippe, etc.) ou si vous prenez un traitement (même en automédication).
Dans certains centres médicaux, l’injection du produit anesthésique est précédée d’une séance d’hypnothérapie conversationnelle : une infirmière ou un médecin formé à cette pratique accompagne le patient en lui suggérant des exercices de visualisation (des scènes agréables que le patient connaît). Cet exercice permet au patient de se détendre avant l’anesthésie et contribue à un meilleur endormissement et à un réveil dans de meilleures conditions.
| Attention si vous prenez des médicaments ! |
|---|
| Certains médicaments ne sont pas compatibles avec l’endoscopie digestive, en particulier les médicaments qui freinent la coagulation du sang (les « fluidifiants sanguins»), ou ceux qui ralentissent le transit intestinal (pour la coloscopie). La consultation pré-examen avec le gastro-entérologue ou l’anesthésiste est le moment de signaler tous les traitements que vous prenez (y compris ceux disponibles sans ordonnance ou les compléments alimentaires). Il est possible que votre médecin vous demande d’arrêter certains médicaments une dizaine de jours avant l’endoscopie. Attention, avant une endoscopie, évitez les médicaments ou les compléments alimentaires contenant du charbon activé ou du fer, et ce au moins une semaine avant l’examen. |
Le réveil après une endoscopie digestive
Après une endoscopie digestive, une infirmière s'assure de l'absence de saignements et de maux de ventre pendant environ une heure. Une surveillance de 24 heures peut être nécessaire après un geste chirurgical, par exemple lorsque des polypes volumineux ont été enlevés de la paroi du côlon. Sinon, le patient prend une petite collation et rentre chez lui dans la journée, accompagné ou en transports en commun (mieux vaut éviter de conduire pendant 24 heures).
L’équipe médicale rédige un compte-rendu qui décrit les conditions de l’examen et les observations du médecin, ainsi que ses conclusions, et qui sera envoyé au médecin traitant.
Dès le lendemain de l’examen, vous pouvez reprendre vos activités professionnelles ou autres. Des effets indésirables peuvent survenir juste après l’examen (ballonnements, maux de ventre ou de thorax, vomissements, nausées, toux, saignements, fièvre). Devant tout symptôme anormal ou qui dure, consultez votre médecin.
Quel coût pour l'endoscopie digestive ?
Outre les consultations avec le gastro-entérologue et l’anesthésiste, qui doivent être réglées par le patient (puis seront remboursées), l’endoscopie digestive, lorsqu’elle est prescrite par un médecin, nécessite le règlement d’un forfait hospitalier, et parfois d’un dépassement d’honoraires, qui peuvent être pris en charge par l’assurance complémentaire santé (la « mutuelle »), sur présentation d’une facture acquittée.
Dans certains cas (affection de longue durée, couverture médicale universelle, invalidité, par exemple), cette participation forfaitaire n’est pas due.




.jpg)




Commentaires
Cliquez ici pour revenir à l'accueil.