Qu'appelle-t-on coloscopie ?
La coloscopie est un examen médical destiné à observer l’aspect de la paroi interne du côlon (gros intestin) et du rectum, et à intervenir chirurgicalement sur cette paroi, par exemple pour faire un prélèvement (biopsie) ou pour enlever une excroissance (un « polype » ou un « adénome ») ou une tumeur de petite taille.
La coloscopie (également appelée « vidéocoloscopie ») est prescrite par le médecin traitant lorsque un patient présente des symptômes d’une maladie intestinale, par exemple des diarrhées chroniques inexpliquées, ou des douleurs chroniques résistantes aux traitements habituels ou la présence de sang dans les selles, ou dans une optique de dépistage d’une lésion cancéreuse ou précancéreuse, comme c’est le cas avec le cancer colorectal.
Chaque année, en France, plus d’un million de coloscopies sont réalisées.
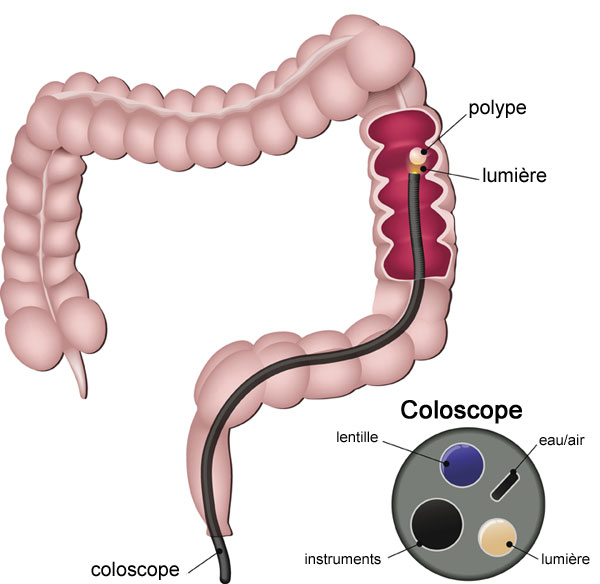
Schéma d'une coloscopie
| Qu'appelle-t-on « polype » et « adénome » ? |
|---|
| Souvent, les cancers colorectaux évoluent à partir de polypes (des amas de cellules ressemblant à une plaque, un gonflement ou une petite grappe sur la surface interne du côlon ou du rectum). Ces polypes sont le plus souvent bénins, mais lorsque leur taille devient supérieure à un centimètre de diamètre, ils peuvent devenir cancéreux. On estime qu’entre 60 et 80 % des cancers colorectaux se développent à partir d’un polype. Avant de se transformer en tumeur cancéreuse, les polypes passent par une phase dite « précancéreuse ». On les désigne alors par le terme « adénome ». À l’œil nu, les polypes et les adénomes ont le même aspect. Pour cette raison, au cours d’une coloscopie, le médecin gastro-entérologue enlève tous les polypes sans chercher à distinguer s’ils sont devenus des adénomes. Seul le laboratoire d’analyses peut, sous le microscope, différencier les polypes des adénomes. |
Le déroulement de la coloscopie
La coloscopie s’effectue sous anesthésie générale. Une fois le patient endormi et placé sur le côté gauche ou sur le dos, le médecin gastro-entérologue introduit le coloscope dans le rectum par l’anus. Ensuite, le médecin le fait remonter le long du rectum puis du côlon, jusqu’au point où l’intestin grêle (le « petit intestin ») s’abouche au côlon (là où se trouve l’appendice). Il visualise la progression sur un écran vidéo et peut s’aider en injectant un peu d’air ou de gaz carbonique. Cette étape prend dix minutes en moyenne.
Une fois le coloscope parvenu à destination, l’examen visuel du côlon peut commencer. Il se déroule donc en retirant progressivement et lentement le coloscope. À ce stade, le médecin insuffle une plus grande quantité d’air pour déplisser le côlon et voir ainsi ses parois. C’est cet air qui provoque les sensations de ballonnement ressenties après une coloscopie. Le médecin essaie d’en aspirer le maximum en fin d’examen, néanmoins, il en persiste toujours un peu. L’usage de dioxyde de carbone (gaz carbonique) plutôt que d’air réduit les ballonnements après l’examen.
Dans certains cas particuliers, par exemple chez les personnes qui souffrent de syndrome de Lynch ou de polypose adénomateuse familiale, le médecin peut injecter un colorant dans le côlon, qui l’aide à identifier les lésions qui ne sont pas en relief. On parle alors de « chromo-endoscopie ».
En l’absence de lésions de la paroi intestinale, l’examen complet du côlon et du rectum prend entre 20 et 30 minutes. Ainsi, une coloscopie complète dure entre 30 et 40 minutes environ.
Que fait le médecin en cas de lésion du côlon ou du rectum ?
Lors de la coloscopie, le médecin peut visualiser des éléments anormaux de la paroi interne (la « muqueuse ») du côlon et du rectum. Par exemple, une inflammation ou des lésions : ulcères, polypes, adénomes, tumeurs, etc. Si nécessaire, il peut prélever un fragment de la surface du côlon (une « biopsie ») qui sera envoyé au laboratoire pour analyse microscopique.
Dans le cadre du dépistage et du suivi du cancer colorectal, la coloscopie permet de rechercher la présence de polypes, d’adénomes ou de tumeurs. Pour enlever les polypes, le médecin introduit dans le câble du coloscope un outil appelé « anse diathermique ». Il s’agit d’une sorte de petit lasso avec lequel il va saisir le polype et le retirer en brûlant sa base : c’est la « polypectomie ». Lorsque l’adénome est plat (on dit qu’il est « sessile »), il peut l’enlever avec une pince adaptée ou le brûler sur place.
Selon l’aspect du polype, il peut décider de le prélever et de l’envoyer au laboratoire d’analyses, comme une biopsie. Si le polype est trop gros pour être retiré via le coloscope, le médecin en prélève un fragment et brûle le reste.
Les manipulations chirurgicales faites à travers le coloscope (biopsie, polypectomie) ne sont pas douloureuses.
Quelle est la place de la coloscopie dans le dépistage du cancer colorectal ?
Dans la plupart des cas, le dépistage du cancer colorectal par coloscopie est prescrit aux personnes qui :
- ont des symptômes pouvant évoquer ce cancer (sang dans les selles, diarrhée et/ou constipation inhabituelle, maux de ventre d’apparition récente en particulier chez une personne de plus de 50 ans, amaigrissement récent inexpliqué, anémie d’origine non identifiée) ;
- ou qui ont un test de recherche de sang dans les selles (test immunologique utilisé dans le dépistage organisé du cancer colorectal) positif.
Par ailleurs, certaines personnes dont le risque de cancer colorectal est plus élevé que la moyenne doivent régulièrement faire une coloscopie :
- les personnes qui ont déjà eu un cancer colorectal ;
- les personnes chez qui ont a déjà enlevé plusieurs polypes de la paroi du côlon/rectum (ou un seul polype d’un diamètre supérieur à 1 cm) ;
- les personnes dont un parent du 1er degré (père, mère, frères et sœurs, enfants) a eu un cancer colorectal (ou un gros polype) avant l’âge de 65 ans ;
- les personnes dont plus d’un parent du 1er degré a eu un cancer colorectal (ou un gros polype) quel que soit leur âge au moment du diagnostic ;
- les personnes qui souffrent de maladies inflammatoires chroniques de l’intestin (MICI) : rectocolite hémorragique, maladie de Crohn ;
- les personnes qui souffrent de polypose adénomateuse familiale ou de syndrome de Lynch, deux maladies génétiques qui exposent à un risque très élevé de polypes multiples et de cancer colorectal. Chez ces personnes, un type particulier de coloscopie (la « chromo-endoscopie ») est utilisé.
Pour les personnes dites « à risque élevé » de cancer colorectal, une première coloscopie doit être effectuée :
- dès l’âge de 45 ans ;
- OU cinq ans avant l’âge qu’avait le parent au moment du diagnostic de son cancer ;
- OU après dix années d’évolution de la MICI.
Chez les personnes qui sont à risque modérément élevé de cancer colorectal, une coloscopie de contrôle doit être effectuée tous les cinq ans, sauf cas particuliers où elle peut être faite tous les deux ans.
Quels sont les risques de la coloscopie ?
La coloscopie est un geste technique sûr. Néanmoins, dans 2 % des cas, une hospitalisation pour complication est nécessaire. Ces complications concernent plutôt les personnes âgées de plus de 60 ans, celles qui souffrent d’une maladie cardiaque ou respiratoire, celles qui prennent des médicaments anticoagulants ou anti-inflammatoires non stéroïdiens (ibuprofène, kétoprofène, par exemple), ou celles chez lesquelles un polype volumineux (plus de 2 cm de diamètre) est enlevé.
Les complications de la coloscopie les plus fréquemment observées sont :
- une complication de l’anesthésie générale (baisse de la concentration d’oxygène dans le sang), qui représente la moitié des complications des coloscopies (soit environ 1 % des personnes examinées) ;
- une hémorragie après l’ablation d’un polype, soit immédiatement, soit une à trois semaines après la coloscopie (0,2 à 3 % des personnes examinées) ;
- une perforation du côlon, immédiate ou dans les jours qui suivent la coloscopie (0,1 à 2 % des personnes examinées) ;
- une infection, dans moins de 4 % des cas (les personnes à risque infectieux peuvent recevoir un traitement antibiotique préventif avant la coloscopie) ;
- plus rarement, des troubles cardiovasculaires (troubles du rythme cardiaque, accident vasculaire cérébral, par exemple).
Hors complications, les personnes qui ont subi une coloscopie peuvent, dans les heures qui suivent l’examen, ressentir des maux de ventre (dans 5 % des cas), des saignements digestifs (dans 2 % des cas), de la fatigue, des douleurs musculaires, des problèmes urinaires ou génitaux ou des maux de tête.
Quelles sont les limites de la coloscopie ?
Dans environ 5 % des cas, le médecin gastro-entérologue ne parvient à explorer le côlon dans sa totalité : rétrécissement de l’intestin infranchissable par le coloscope, matières fécales résiduelles (du fait d’une mauvaise préparation) ou encore difficultés anatomiques qui entravent la progression du coloscope. Dans ce cas, il peut être nécessaire de réaliser un examen radiologique (après un lavement avec un produit qui bloque les rayons X) ou une coloscopie virtuelle (coloscanner) pour compléter l’examen.
Même lorsqu’elle est complète, la coloscopie peut ne pas détecter des anomalies, en particulier si le côlon n’est pas parfaitement propre : c’est le cas de 15 à 25 % des polypes de moins de 1 cm, de 0,1 à 6 % des polypes de plus de 1 cm, et de 0,5 à 6 % des cancers du côlon.
Quelles sont les contre-indications de la coloscopie ?
Dans certains cas, il n’est pas possible de pratiquer une coloscopie « classique ». Par exemple :
- lorsque l’état de santé du patient ne permet pas d’envisager une anesthésie générale ;
- lorsque la santé du patient ne permet pas d’insérer un tube d’endoscopie dans le côlon : colite aiguë, suspicion de perforation ou d’occlusion intestinale, sigmoïdite, etc.
- lorsqu’un polype de grande taille a été récemment enlevé et que la paroi du côlon est en phase de cicatrisation ;
- lorsque le patient est paniqué à l’idée de l’anesthésie ou de la coloscopie classique.
Dans ce cas, il est possible de pratiquer une forme particulière de coloscopie, sans anesthésie et sans insertion d’un tube dans le côlon : la coloscopie virtuelle ou coloscanner.







Commentaires
Cliquez ici pour revenir à l'accueil.