Le zona est la manifestation d'une réactivation du virus de la varicelle, le plus souvent chez les adultes âgés de plus de 50 ans. Elle se caractérise par l'apparition de vésicules sur la peau, parfois éprouvante. Habituellement bénigne, cette infection localisée peut-être invalidante par ses complications, en particulier des douleurs qui peuvent persister après l'éruption. Les traitements du zona visent à soulager la douleur et à éviter que celle-ci devienne chronique.
Qu’est-ce que le zona ?
Le zona est une infection qui peut toucher toutes les personnes ayant eu la varicelle. Elle est due à la réactivation du virus de la varicelle, jusque-là dormant dans les ganglions nerveux situés le long de la colonne vertébrale. Habituellement bénin, le zona peut avoir des formes graves chez des personnes immunodéprimées. Dans la très grande majorité des cas, les personnes touchées par le zona ne connaîtront qu’un seul épisode au cours de leur vie, mais dans 1 % des cas, un ou plusieurs autres épisodes peuvent survenir.
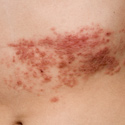
Quels sont les symptômes du zona ?
Les symptômes du zona varient selon le nerf touché. Le plus souvent, celui-ci innerve un seul côté des côtes ou du ventre. Sur cette zone, la peau devient plus sensible aux frottements, avec une sensation de brûlure. En 1 à 2 jours, des boutons contenant un peu de liquide clair apparaissent. Ils sèchent et se couvrent de croûtes qui tombent après une dizaine de jours. La zone infectée reste douloureuse pendant 3 à 4 semaines. Dans certains cas, ces douleurs persistent plusieurs mois.
Le zona est-il une maladie fréquente ?
En France, environ 90 % des personnes hébergent le virus de la varicelle dans un ganglion nerveux. La réactivation de ce virus, cause du zona, est observée chez environ 20 % de ces personnes, le plus souvent après 50 ans ou lorsque le système immunitaire est affaibli.
| Attention, risque de transmission de la varicelle ! |
|---|
| Le liquide clair présent dans les vésicules du zona contient du virus de la varicelle-zona. Après avoir nettoyé ces vésicules, mieux vaut se laver les mains pour éviter de contaminer une personne qui n'aurait jamais eu la varicelle. Ces précautions sont particulièrement importantes lorsqu'on côtoie une femme enceinte, un nouveau-né ou une personne dont le système immunitaire est diminué par une maladie ou un traitement. Les personnes ont déjà eu la varicelle ne courent aucun risque. |

.jpg)
.jpg)
.jpg)




Commentaires
Cliquez ici pour revenir à l'accueil.