Le diagnostic d'une épilepsie repose sur la répétition de crises, ainsi que sur leur nature et sur une série d'examens complémentaires pour en comprendre l'origine. Il permet également de définir si l'épilepsie est partielle ou généralisée, idiopathique ou symptomatique, etc.
Comment diagnostique-t-on l'épilepsie ?
Le diagnostic de l’épilepsie n’est pas toujours aisé et se fait à l’aide de :
- l’interrogatoire du patient et des proches : première crise, circonstances, description et durée, fréquence des crises suivantes, antécédents médicaux, etc. ;
- l’examen clinique de la personne, ainsi que la recherche d’éventuels facteurs favorisants ;
- l’électroencéphalogramme (EEG) : cet examen permet d’obtenir un tracé de l’activité électrique du cerveau. Lors d’épilepsie, des anomalies caractéristiques peuvent être mises en évidence, entre les crises, de façon permanente ou intermittente : on parle de pointes ou de pointes ondes présentes dans certaines régions du cerveau.
La recherche des causes de l'épilepsie
La recherche des causes d’une épilepsie se fait essentiellement grâce aux techniques d’imagerie médicale telles que le scanner (plutôt réalisé lors de la première crise) ou l’IRM (imagerie par résonnance magnétique) qui permettent de visualiser les structures du cerveau. Leur utilisation n’est cependant pas systématique. L’IRM reste l’examen de référence pour la recherche des causes de l’épilepsie.
D’autres examens (prise de sang, examen du fond d’œil, par exemple) peuvent être utiles dans la recherche de certaines causes.
Comment se passe un électroencéphalogramme ?
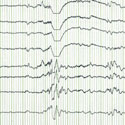
L’électroencéphalogramme (EEG) est un examen non douloureux, réalisé à l’aide d’une quinzaine d’électrodes placées sur le cuir chevelu, sur des régions précises du crâne. L’activité électrique des neurones est enregistrée, amplifiée et traduite sur papier ou sur informatique. Le patient est en position assise ou allongée, l’examen peut s’effectuer chez le neurologue ou à l’hôpital, et dure environ trente minutes. Il n’y a aucune préparation particulière pour cet examen.
Un EEG comporte plusieurs phases : tracé au repos, avec ouverture et fermeture des yeux à la demande, épreuve d’hyperventilation (respiration rapide), stimulations lumineuses intermittentes à l’aide d’un stroboscope. Chez les jeunes enfants, l’examen est pratiqué pendant une période de sommeil naturel (sieste).
Un enregistrement vidéo peut être réalisé simultanément de façon à visualiser une crise éventuelle. Parfois, le médecin peut prescrire un enregistrement sur 24 heures à l’aide d’un boîtier portable ou « holter », pendant lequel le patient mène une vie normale. Quelquefois, un enregistrement spécifique au cours du sommeil est effectué.
La localisation des anomalies électriques dans le cerveau, leur fréquence et leur durée, ainsi que les modifications du tracé intervenues suite aux stimulations, permettent d’orienter le diagnostic.

.jpg)





Commentaires
Cliquez ici pour revenir à l'accueil.